
医療従事者の方と患者さんへ必要な資材
新しい製品や治療を始めるには工夫が必要な場合があります。
患者さんが製品を適切に管理できるよう、サポートする資材をご紹介します。
ペリスティーン® トランスアナルイリゲーションを用いた経肛門的洗腸療法(TAI)
アニメーションによって、消化管の働きと経肛門的洗腸療法について理解を深めていきましょう。
また、大腸のシンチグラフィーの画像によって、経肛門的洗腸療法の効果についても理解しましょう。
詳細はこちら。
ペリスティーン ® トランスアナルイリゲーションを使用する利点1:
- 洗腸を行うことにより、最大で2日間、次の洗腸まで便失禁や便秘を防ぎます。
- 患者さんが好きな時に洗腸を実施できるため、ご自身のライフスタイルに適応できます。
- 生活の質を改善できます。
- 排便管理に日々費やす時間を短縮できます。
ペリスティーン®を用いた肛門的洗腸療法の実践に関する動画
ペリスティーン®を毎日、または1日おきなど定期的に使用すると、便漏れや便秘の身体的な不快感や精神的な不安感を抑えるのに役立ち、社会活動への参加、通勤、移動などが楽になります。
経肛門的洗腸療法に関するよくあるご質問
このQ&Aは一般的なご質問と回答をご紹介しています。個々の例については、必ず、医療従事者にご相談ください。
詳細は、ペリスティーン® トランスアナルイリゲーションの使用開始に関する 動画をご覧ください。
経肛門的洗腸療法とは?
経肛門的洗腸療法は、経肛門的に直腸にカテーテルを挿入し、1~2日に1回300~1,000mlの体温程度の水を経肛門的に直腸に注入することにより直腸から下行結腸の便を排出する排便管理方法です。2,3 コロプラスト社の経肛門的洗腸療法に用いられる医療機器(ペリスティーンプラス)の詳細はこちら。
ペリスティーン® トランスアナルイリゲーションはどこで購入できますか?
ペリスティーン® トランスアナルイリゲーションを使用するには、医療機関からの処方が必要です。初回の洗腸療法時は医療従事者の方の監督の下で行うようにしてください。
どのくらいの頻度で洗腸を行うのですか?
1日1回の洗腸から開始することが推奨されています。決まった習慣を確立するまで、約3ヵ月かかりると言われています。決まった習慣が確立した後は、2日に1回の洗腸に減らせる患者さんも多くいます。経験を重ねていくことで、ご自身に合った最善の方法を見つけけて行くことが可能です。重要なのは、便秘および便失禁によるトラブルを防ぐため、定期的に行うことです。必ず医療従事者の方に適宜相談するようお伝えください。3
洗腸するのに最適な時間帯はありますか?
飲食後は蠕動運動が促されやすく、食後約30分が最適な時間帯であるという報告もありますが、患者さんの生活習慣に合わせて決定することが重要です。3
洗腸機器を持って旅行することはできますか?
はい、可能です。旅行先で入手できない場合もありますので、洗腸機器と普段より多めにカテーテルを忘れずにお持ちください。飲水ができない水道水は使用せず、ミネラルウォーターか煮沸後に冷ました水を使用するようにしてください。時差がある場合、体が新しい生活リズムに慣れるまで、しばらく時間がかかります。食べ物の種類も変わるので、排便に影響を及ぼす可能性があります。4
次回の洗腸までの間に、便の漏れがある場合はどうしたらよいですか?
次回の洗腸までの間に便が漏れる場合、便秘や硬い便が原因で、洗腸時に腸内の空虚化が十分でなかったことが考えられます。または、注水量が多すぎるのが原因かもしれません。各種の調整については、医療従事者の方に相談するようお伝えください。トラブルが続く場合には、ペリスティーン®アナルプラグが役立つこともあります。3
腸はどのように機能しているのですか?
腸は小腸と結腸(大腸、直腸、肛門)に分かれます。小腸の主な役割は、胃で消化された食物から栄養素を吸収することです。結腸の主な役割は、水の吸収と、体内で不要な産物から便を形成することです。便は肛門より体外へ排出されます。5
神経因性大腸機能障害とは?
腸の運動機能低下や、便秘、排便時間の延長といった症状が見られます。また、外肛門括約筋を意識的に動かすことが難しくなるため、便失禁を引き起こすことがあります。5
神経因性大腸機能障害には主に次の2種類があります。
- 反射性大腸
- 弛緩性大腸
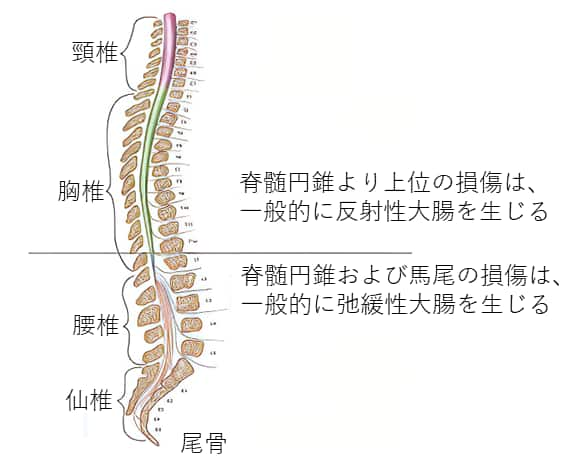
反射性大腸
肛門括約筋はしっかり閉じていますが、直腸に便が蓄積されると、いきなり反射的に排便を引き起こすことがあります。胸椎12番よりも上の脊髄損傷で起きます。5
弛緩性大腸
通常は閉じるように働いている肛門括約筋が、常に開いている状態となり、多くは便失禁を引き起こします。胸椎12番よりも下の脊髄損傷で起きます。胸椎12番よりも下の脊髄損傷で起きます。5
排便障害の程度は、上記の通り、神経のどの部位が 脊髄損傷されたかによって異なります。
他の神経疾患で代表的なものは 二分脊椎、多発性硬化症、パーキンソン病です。5
参考文献:
1. Christensen P, et al. A randomized controlled trial of transanal irrigation versus conservative bowel management in spinal cord-injured patients. Gastroenterology 2006;131:738–747.
2.Christensen P, Olsen N, Krogh K, Bacher T, Laurberg S. Scintigraphic assessment of retrograde colonic washout in fecal incontinence and constipation. Dis Colon Rectum 2003;46:68–76.
3.Emmanuel et al. Consensus review of best practice of transanal irrigation in adults. Spinal Cord. 2013; 51 (732-738).
4.St Mark's Hospital.Guidelines for the use of Rectal Irrigation.
5.Coggrave M, et al. Guidelines for management of neurogenic bowel dysfunction in individuals with central neurological conditions. MASCIP 2012.
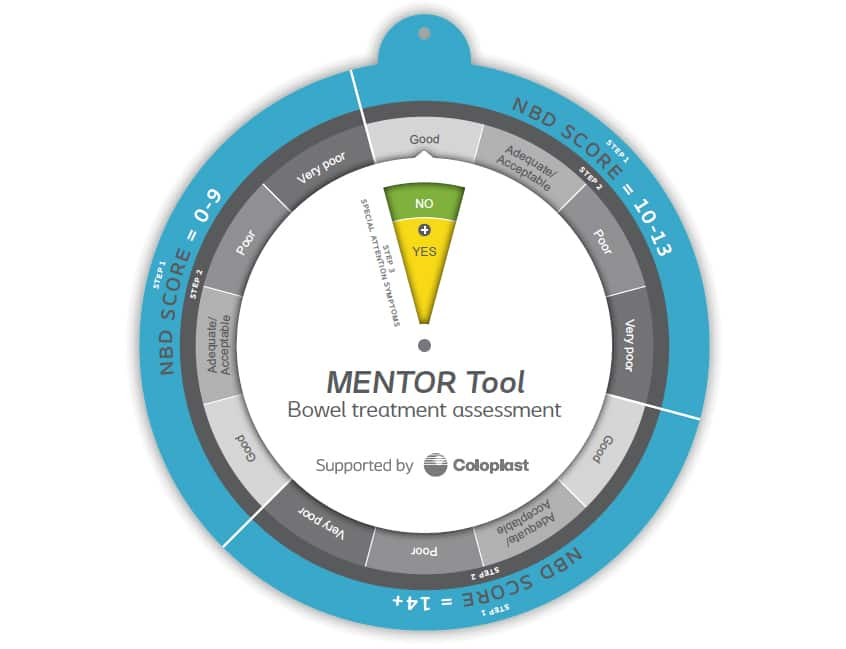
脊髄損傷患者さんの排便治療評価
脊髄損傷(SCI)患者さんの最大80%が神経因性大腸機能障害(NBD)を抱えていることが報告されています。NBDスコアは、神経因性大腸機能障害の重症度を評価し、QOLへの影響と相関が示されていますが、臨床的な判断を行うために開発されたものではありません。このため、国際的な専門家グループは、NBD治療のモニタリングとアセスメントを促進するために、Monitoring Efficacy of NBD Treatment On Response’MENTORツール’を開発しました。





